مرض الشريان التاجي
الترويج العام
يعد مرض الشريان التاجي (أمراض القلب والأوعية الدموية) أحد أكثر أمراض القلب شيوعًا ويسترعي الانتباه إلى المخاطر الحيوية التي تشكلها. إذا لم يتم ملاحظتها في الوقت المناسب ولم يتم اتخاذ الاحتياطات اللازمة ، يمكن تجربة عملية تؤدي إلى أزمة قلبية. تغير نمط الحياة مع التشخيص المبكر يقلل من خطر الإصابة بالمرض.
ما هي الشرايين التاجية؟
يعمل قلبك كمضخة مستمرة لتلبية احتياجات الدم لجسمك بالكامل. للقيام بذلك ، يحتاج القلب نفسه إلى دم غني بالأكسجين. يتم تسليم هذا الدم إلى قلبك من خلال الشرايين التاجية. باختصار ، يرتبط عمل قلبك بالدم الذي تقدمه الشرايين التاجية.
قد تفكر في الشرايين التاجية كأفرع أولى للشريان الأورطي ، أكبر وعاء يوزع الدم من القلب إلى الجسم بأكمله. يتم تقسيم الشريان التاجي الأيسر والشريان التاجي الأيمن إلى فروع أصغر وإطعام القلب كله.
شريان صحي
عندما يكون السطح الداخلي للشريان التاجي صحيًا ، يتدفق الدم بسهولة من خلال هذا الوريد. هذا يسمح لقلبك بالتغذية على الأكسجين الذي يحتاجه. في حالة النشاط ، يمكن للشرايين الصحية أن تلبي بسهولة الحاجة المتزايدة للقلب.
شريان تالف
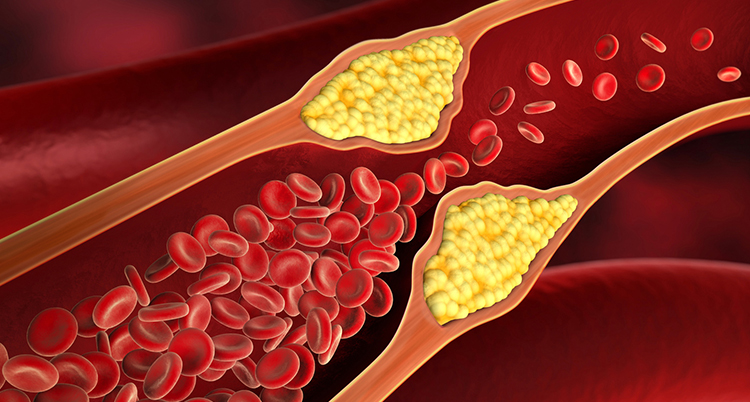
قد تتضرر الطبقة الداخلية للشريان بسبب ارتفاع الكوليسترول في الدم أو ارتفاع ضغط الدم أو التدخين. وهذا يؤدي إلى تكوين البلاك (المواد الدهنية وتراكم الكالسيوم) في جدار الشريان. لذلك ، لا يمكن أن يتدفق الدم بسهولة كما كان من قبل. هذه هي بداية مرض الشريان التاجي.
شريان ضيق
مع زيادة تكوين البلاك ، يضيق الشريان ويزيد تدفق الدم إلى عضلة القلب بشكل مفرط. القلب يتضورون جوعا للأكسجين ، والذي يمكن أن يسبب ألم في الصدر.
شريان مسدود
عندما يتم إعاقة الشريان الضيق تمامًا عن طريق الجلطة ، يتم تمرير نوبة قلبية (احتشاء عضلة القلب). في حالة عدم وجود دم غني بالأكسجين ، فإن عضلات القلب في تلك المنطقة تتضرر بشكل دائم.
أسباب
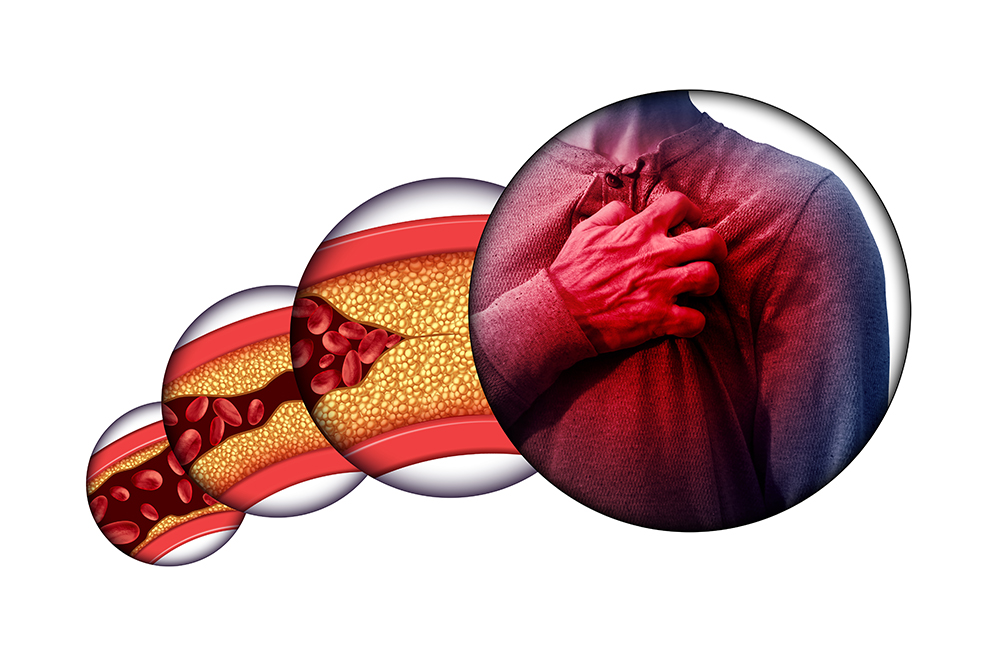
يحدث مرض الشريان التاجي نتيجة لتراكم اللوحات الدهنية التي تحتوي على الكوليسترول على جدار الشرايين التاجية ، وهي الأوعية التي تغذي القلب ، وانسداد الوعاء الدموي في غضون سنوات.
تسمى عملية تراكم الدهون في جدار الوعاء الدموي “تصلب الشرايين”. انسداد تدريجي لنظام القلب والأوعية الدموية مع تصلب الشرايين يؤدي إلى نقص الأكسجين في عضلة القلب وفشل القلب على المدى الطويل.
طرق العلاج
يتم تطبيق ثلاث طرق علاج مختلفة للمرضى الذين تم تشخيصهم بأمراض القلب والأوعية الدموية. وتشمل هذه العلاجات الدوائية والتدخلات التاجية عن طريق الجلد وجراحة القلب المفتوح. من بين هؤلاء ، يقرر المريض والطبيب العلاج الأنسب.
رأب الأوعية التاجية والدعامات
رأب الأوعية التاجية (فتح الوريد البالوني) هو عملية فتح انقباضات موضعية للأوعية القلبية من خلال طريق غير جراحي.
عن طريق إدخال الشرايين في الفخذ ، يتم دفع البالون الموجود في الحالة المفرغة عبر عروق القلب ويتم وضعه هنا عبر سلك التوجيه ، والذي ينزلق فوق هذا الدليل ويوضع في المنطقة حيث يتم تضخيم وتضيق القلب والأوعية الدموية. .
الالتفافية
جراحة تجاوز الشريان التاجي هي طريقة أخرى تتجاوز الشريان المغطي أو الضيق ، مما يتيح إعادة تغذية القلب. في حالة وجود العديد من السفن المغطاة ، يتم تنفيذ أكثر من ممر جانبي. تؤخذ الأوعية التي سيتم استخدامها لتجاوز أو ترقيع ، من الصدر أو القلب أو الساق ومتصلة بالشريان التاجي المغطي.
طرق الغازية الحد الأدنى
في الجراحة التنظيرية ، وهي تقنية طفيفة التوغل ، يمكن إجراء عمليات القلب المفتوح من خلال شق صغير في منطقة الصدر مع أجهزة تنظيرية خاصة. خلال الجراحة ، تخضع الأدوات الجراحية بالكامل لسيطرة الجراح.
الجراحة الروبوتية
روبوت مطور للجراحة يعمل نتيجة لاتجاه الجراحين. الفرق الرئيسي بين الجراحة الروبوتية والجراحة بالمنظار هو أن الجراح يراقب ذراعي الروبوت عن بعد ويعمل من جهاز.
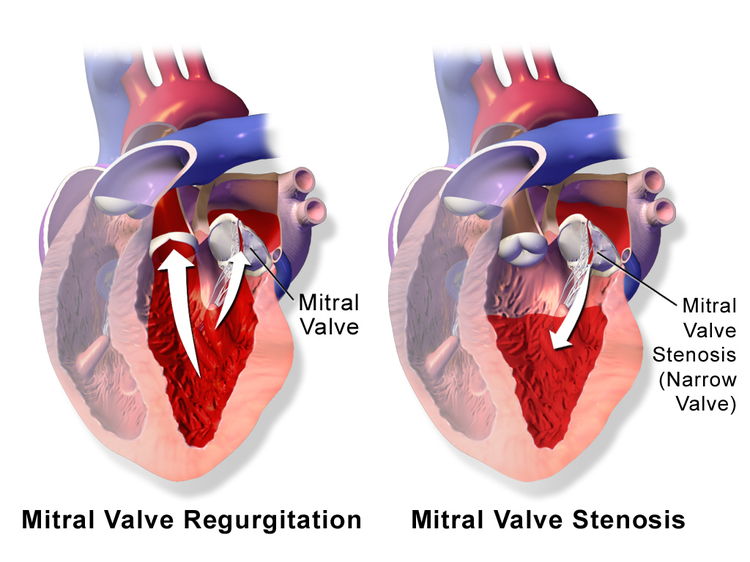
أمراض الصمام التاجي
قلوبنا لديها 4 قبعات. يفتح ويغلق دون أي راحة خلال اليوم. ولكن عندما لا يتم فتح أو إغلاق ما يكفي ، فإنه يسبب مشاكل صحية مختلفة. علاوة على ذلك ، في بداية المرض ، في بعض الأحيان لا يمكن إعطاء أعراض. لقد واجه الكثير من الناس هذه المشكلات لسنوات لكنهم لا يعرفون.
الأعراض
تختلف الشكاوى المتعلقة بأمراض الصمامات اعتمادًا على أي صمام لديه مشاكل. قد لا يكون لدى المريض أي شكاوى في المراحل المبكرة من المرض. مع زيادة حالة الصمام ، تبدأ الأعراض في الظهور.
هذه عموما ؛
التعب السريع ،
ضعف،
خفقان،
انسداد الإحساس ،
ضيق في التنفس
يتضح من تورم القدمين ، وهو مؤشر لجمع السوائل في الجسم. يمكن رؤية بعض أمراض الصمامات والدوار وألم في الصدر وحتى شكاوى الإغماء.
طرق التشخيص
يمكن إجراء تشخيص للأمراض الصمامية بشكل عشوائي تمامًا عن طريق سماع نفخة أثناء ذهاب المريض إلى الطبيب لأي سبب من الأسباب واستراحة قلبه في فحصه الطبيعي قبل بدء هذه الشكاوى ، أو يمكن الكشف عنها بواسطة بعض الطرق التشخيصية عندما تكون الشكاوى طور.
تخطيط كهربية القلب (ECG)
يبدأ بإيقاع القلب. هنا ، يتم فحص معدل ضربات القلب ، سواء كان ينبض بانتظام ، ما إذا كانت هناك مشكلة في الأوعية التي تغذي القلب ويتم فحص بعض التغييرات الكهربائية الخاصة بأمراض الصمام.
الأشعة السينية الصدر
يتم تقييم حجم القلب وحالة الرئتين.
تخطيط صدى القلب
توفر هذه الطريقة ، التي تعد بمثابة الموجات فوق الصوتية للقلب ، التصوير بموجات صوتية. كما هو الحال في الموجات فوق الصوتية الطبيعية للمريض في وقت النوم ، يتم تطبيق هلام على صدره ويتم الحصول على الصور دون فتح داخل قلبه.
يتم فحص حجم غرف القلب ، ما إذا كان القلب يتقلص بشكل مناسب ، وما إذا كان سمك الجدار يزداد ، ويتم فحص الهياكل الوعائية وتشوهاتها وأقطارها الخلقية وحالة الصمامات. يتم تقييم نفخات أثناء الاستماع.
قسطرة القلب
معظم الوقت ليست هناك حاجة. إنه إجراء لا ينام المريض. يتم استخدام طريقة تصوير الأوعية التاجية في الحالات التي تتطلب الجراحة وتكشف ما إذا كانت هناك مشكلة في الأوعية التاجية.
طرق العلاج
إصلاح الغطاء
يمكن تلخيص الطرق المستخدمة في إصلاح الصمامات كوضع أنسجة تدعم هيكل الصمام ، وتقطيع وإصلاح أنسجة الصمام لإغلاقها بشكل أفضل أو تحرير المنشورات الملتصقة.
لا يمكن إصلاح كل صمام ، وأحيانًا تكون عمليات الإصلاح أكثر صعوبة من استبدال الصمام. بينما يمكن إصلاح الصمامات التاجية بشكل متكرر ، يجب استبدال الصمامات الأبهري والرئوي بشكل متكرر.
أمراض الصمام التاجي
استبدال صمام القلب
يتم علاج أمراض الصمامات بشكل شائع عن طريق جراحة استبدال الصمامات. خلال هذه العملية ، يتم إزالة صمام المريض واستبداله بصمام ميكانيكي أو بيولوجي:
تصنع صمامات التعويذة الأحيائية من أنسجة البقر أو الخنزير أو الأنسجة البشرية. استخدام أدوات تخفيف الدم ليس ضروريًا لاستخدام الصمامات البيولوجية ، ولكن قد يتم تهالك الصمامات خلال 10-15 عامًا وقد يلزم إجراء عملية جراحية. في هذا الصدد ، فهي ليست مفضلة للمرضى الشباب.
يمكن استخدام الأغطية الميكانيكية دون تغيير مدى الحياة ، ولكن من ناحية ، يتطلب منك أن تأخذ باستمرار سيولة دم خطيرة.
في الحالات التي يحتاج فيها إلى استبدال الصمام الأبهري ، بدلاً من ذلك ، يمكن استخدام صمام القلب المتشكل من غشاء قلب المريض. مع هذه الطريقة ، التي تسمى إجراء Oz Ozaki ، لا يحتاج المريض إلى استخدام أجهزة تخفيف الدم. أيضا ، لا يتم ملاحظة مشكلة التخثر على الصمام ، والتي قد تحدث في الصمامات الصناعية الأخرى ، بعد هذه التقنية.
تحويل صمام القثطار
يمكن لأطباء القلب التداخليين إصلاح أو استبدال الصمامات بمساعدة المشابك أو القسطرة التي تمر عبر الأوعية الدموية الكبيرة.
يُمنع المرضى الذين يعانون من تسرب الصمام التاجي “طريقة Mitra clip” والمسمى بمزلاج متصل بنهايات الصمام من الهروب من الدم. في طريقة Mitra clip ، يكون وقت تعافي المرضى أقصر بكثير من المرضى الذين يخضعون للجراحة.
تافي
تطبيق الصمام الحالي هو استبدال الصمام الأبهري عبر القسطرة (TAVI) للصمامات الأبهري.
في هذه الطريقة ، يتم إدخال القسطرة من خلال الوريد الفخذي ويتم تطوير البالون إلى مستوى الصمام الأبهري المطوي ويتم طي القسطرة مع صمام اصطناعي ، مما يفتح الصمام حول منفاخات البالون على مستوى الصمام و إدخاله في الصمام القديم.
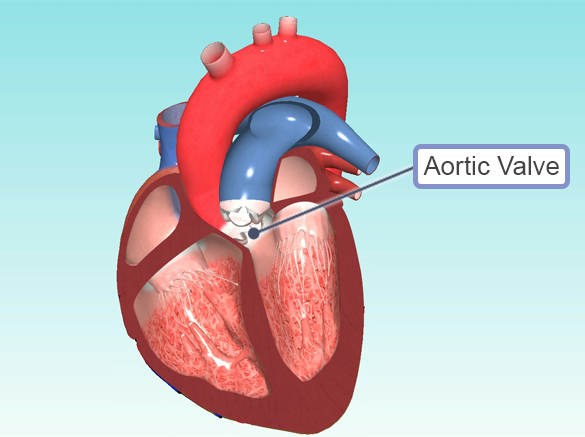
أمراض الصمام الأبهري
ما هو الشريان الأورطي؟
الشريان الأورطي هو أكبر شريان في الجسم ويخرج من القلب الأيسر. يوجد الشريان الأورطي في الرئتين عند النقطة التي يتم فيها ضخ الدم الغني بالأكسجين من القلب إلى أنسجة الجسم. هذه السفينة ، التي تقع في وسط الدورة الدموية ، تضخ 5 لترات من الدم في الدقيقة في البالغين.
يتكون الشريان الأورطي من أربعة أجزاء: الشريان الأورطي الصاعد ، الشريان الأورطي القوسي ، الشريان الأورطي الهابط والشريان الأورطي البطني. الشريان الأورطي البطني هو الاسم الذي يطلق على الجزء البطني من السفينة. تختلف أعراض تمزق الأوعية الدموية الأبهري وفقًا للجزء الوعائي الذي يحدث فيه التمزق. الدموع في المناطق القريبة من القلب موجودة مع أعراض أكثر حدة يمكن أن تكون قاتلة.
أمراض الصمام الأبهري
تضيق الصمام الأبهري
الصمام الأبهري هو صمام بين البطين الأيسر للقلب والوريد الأبهري ، وهو أكبر وعاء ينبع من البطين الأيسر ويغذي الجسم بالكامل.
يحتوي الصمام الأبهري على 3 بتلات. في بعض الأحيان قد يكون لها 2 أوراق. تضيق الأبهر عادة لا تظهر الأعراض لفترة طويلة. الأعراض الأولى هي التعب مع الجهد.
إذا انخفضت مساحة الصمام الأبهري عن قيمة معينة ، تبدأ شكاوى المريض. في المرضى الذين يعانون من تضيق الصمام الأبهري المتقدم ، يتم رؤية آلام في الصدر ، والدوخة ، والإغماء ، وإذا لم يتم علاجهم مباشرة بعد هذه المرحلة ، فإن تهديد حياة المريض مرتفع للغاية.
تضيق الأبهر الحاد
يتكلس الصمام الأبهري ويشوه ، مما يؤدي إلى تقلص شديد في الصمام الأبهري الذي لا يمكن فتحه. هذا يعني أن القلب يجبر الدم على المرور عبر غطاء ضيق للغاية حيث يضخ الجسم بالكامل. وبالتالي ، تبقى عضلة القلب تحت إجهاد وتوتر أكبر. قد يتسبب ذلك في زيادة سماكة عضلة القلب بمرور الوقت وتصبح أضعف في مرحلة لاحقة.
يسبب تضيق الأبهر؟
غالبًا ما يتطور نتيجة تآكل الصمام الأبهري ورواسب الجير المرتبطة بالعمر وتضييق الصمام وتقييد حركته. بعد خضوعك للحمى الروماتيزمية ، يسهل العلاج الإشعاعي تطور مرض الكوليسترول المرتفع.
ما هي أعراض المريض مع تضيق الأبهر؟
ألم في الصدر ،
الضغط في الصدر ،
الشعور بالسوء والإغماء بعد العمل الشاق ،
اختلال التوازن،
ضعف،
ضيق في التنفس،
كيف يتم تشخيص تضيق الأبهر؟
في الفحص الذي أجري بسبب شكاوى المريض ؛ يمكن للطبيب سماع نفخة في القلب وفحوصات مسبقة ، تليها تخطيط صدى القلب ، وإذا لزم الأمر ، قسطرة القلب والأوعية الدموية.
كيف يتم علاج تضيق الأبهر؟
لا يمكن تصحيح التضيق المتكلس في الصمام الأبهري على مر السنين بالأدوية. ومع ذلك ، فقد ساعد مرض التهاب الصمام الأبهري الثانوي ، وفشل القلب ، واضطراب الإيقاع ، وتشكيل الجلطات الدوائية على المخاطرة.
علاج تضيق الأبهر. جراحة وقسطرة.
العلاج الجراحي لتضيق الأبهر
يتم إجراء معظم عمليات صمام القلب لتضيق الأبهر. العلاج الجراحي للصمام الأبهري هو العلاج المفضل لأكثر من 40 عامًا. هذه الطريقة؛ جراحة القلب المفتوح هي استبدال المريض والصمام المتكلس بصمام الأنسجة المعدنية أو البيولوجية. يفضل استخدام صمامات الأنسجة البيولوجية في المرضى المسنين.
هل جراحة الصمام الأورطي للصمامات محفوفة بالمخاطر؟
عادة ، هناك خطر على الحياة بنسبة 1٪ في هذه المجموعة منخفضة المخاطر والمرضى الذين تقل أعمارهم عن 70 عامًا. يتم الإبلاغ عن هذا المعدل بنسبة 4٪ عند تقييم الفئة العمرية المتقدمة وجميع المرضى الجراحيين معًا.
ما هي طريقة القسطرة “TAVI” وطريقة وضع الصمام الأبهري؟
تم استخدام TAVI (إدخال الصمام الأبهري باستخدام طريقة القسطرة) ، والذي تم تطويره كوسيلة علاجية جديدة للمرضى الذين يعانون من مخاطر عالية في جراحة القلب المفتوح بسبب الأمراض المصاحبة ، في جميع أنحاء العالم بعد عام 2005.
أم الدم الأبهرية
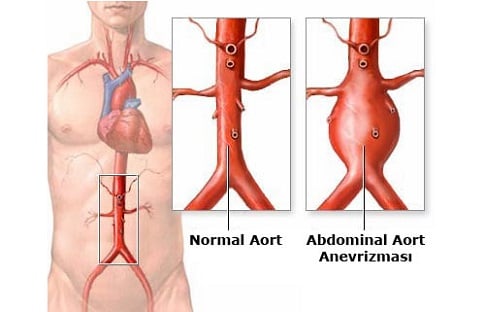
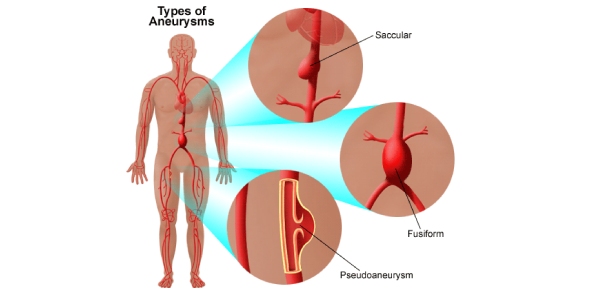
ما هو تمدد الأوعية الدموية الأبهري؟
تمدد الأوعية الدموية الأبهري ، بعباراته البسيطة ، يمكن وصفه بأنه نوع من الانتفاخ في شريان يؤدي إلى تمدد أكبر بنسبة 50٪ من قطر الوعاء عن المعتاد.
تمدد الأوعية الدموية يمكن أن يكون سببًا لأسباب مختلفة جدًا اعتمادًا على مكان حدوثها. عموما ، ارتفاع ضغط الدم ، تكلس ، بعض الالتهابات وأمراض النسيج الضام هي من بين أسباب تمدد الأوعية الدموية. في بعض مجموعات تمدد الأوعية الدموية ، يكون للعوامل الوراثية تأثير كبير. مثال على تمدد الأوعية الدموية هو عدم وجود قوة طبيعية لهيكل جدار الوعاء الناجم عن عيوب الكروموسومات.
أم الدم الأبهرية
ما هي أسباب تمدد الأوعية الدموية الأبهري؟
1– انحطاط بسبب ارتفاع ضغط الدم: ليس من الممكن القول إن ارتفاع ضغط الدم وحده فعال في تكوين تمدد الأوعية الدموية. كثير من الناس الذين يعانون من ارتفاع ضغط الدم لا يعانون من تمدد الأوعية الدموية. ومع ذلك ، تظهر البيانات المتوفرة أن نسبة كبيرة من المرضى الذين يعانون من تمدد الأوعية الدموية يعانون من ارتفاع ضغط الدم.
2– التفاعلات الإنشائية التي تحدث في جدار الوعاء الدموي ، والتي نسميها التنكس والالتهابات.
3– الاضطرابات الوراثية بسبب ضعف جدار الأوعية الدموية: يمكن أن نظهر أمراض النسيج الضام مثل الأمراض الهيكلية مثل Marfan.
4– التدخين: من الحقائق العلمية أن التدخين يرتبط ارتباطًا مباشرًا بتطور أم الدم ، خاصةً تحت الأوعية الكلوية. ارتباط التدخين بأمهات الدم في البطن قوي جدا.
5 – العمر: العمر له دور مهم في تشكيل تمدد الأوعية الدموية. تمدد الأوعية الدموية ، وخصوصًا تلك التي تحدث في البطن ، غالبًا ما تتم رؤيتها فوق سن 65 عامًا. تمدد الأوعية الدموية عادة ما تكون مشاكل تحدث في سن متقدمة إذا كان الشخص لا يعاني من مرض النسيج الضام.
ما هي أعراض تمدد الأوعية الدموية الأبهري؟
تمدد الأوعية الدموية عادة لا يعطي أي أعراض سابقة ، ولكن في بعض الأحيان قد تشعر بها نتائج مختلفة اعتمادا على موقعها. أول علامة على تمدد الأوعية الدموية الأبهري في البطن ، إن لم يتم فحصها ، ربما تمزق الأبهري. على سبيل المثال ، الألم المستمر وغير المريح الذي ينتشر عبر البطن حتى الخصر ، أو الهزة التي يمكن رؤيتها من الخارج في البطن ، ربما مثل الشعور بكرة في البطن عندما يضع المريض يده عليها. تمدد الأوعية الدموية في الصدر يمكن أن تظهر فقط ألم في الصدر أو ألم في الصدر يصيب الظهر ، وحتى إذا كان تمدد الأوعية الدموية في الأوعية الهابطة للظهر ، فإنه يمكن أن يسبب بحة في الصوت.
كيف يتم تشخيص تمدد الأوعية الدموية الأبهري؟
مع تطور التقنيات الطبية ، أصبح من السهل جدًا تشخيص تمدد الأوعية الدموية. بعد الفحص البدني ، يمكن إجراء تشخيص تمدد الأوعية الدموية داخل البطن ، خاصة في المرضى الضعفاء. لكن بالطبع ، لا يمكن اعتبار هذا بمثابة استنتاج محدد. وفقًا لنقطة تمدد الأوعية الدموية ، في الشريان الأورطي داخل الصدر ، يمكن استخدام الأشعة السينية كمرحلة أولية للتشخيص. فقط فيلم الأشعة السينية يظهر تضخم الشريان الأورطي. طريقة التشخيص الأكثر استخدامًا هي الموجات فوق الصوتية التي تعمل مع الموجات الصوتية. يمكن تشخيص تمدد الأوعية الدموية باستخدام هذا الجهاز الذي يطلق عليه “تخطيط صدى القلب” عند استخدامه في القلب و “الموجات فوق الصوتية في البطن” عند استخدامه في البطن. وفقًا لنتائج الموجات فوق الصوتية ، يمكن إجراء فحوصات أخرى. في هذه الفحوصات ، من الممكن توضيح التشخيص عن طريق التقييم المقطعي والتصوير بالرنين المغناطيسي وأحياناً تصوير الأوعية.
كيف يتم علاج تمدد الأوعية الدموية الأبهري؟
أهم البيانات لقرار العلاج هو حجم وموقع تمدد الأوعية الدموية. يتم تطبيق طرق علاج مختلفة على تمدد الأوعية الدموية حسب الموقع والحجم. الموقع والحجم ، ما إذا كان المريض لديه أي شكاوى تؤثر على شكل العلاج.
إذا وصل تمدد الأوعية الدموية في الشريان الأورطي إلى قطر يبلغ 5.5 أو ست بوصات ولم يكن لدى المريض أي مرض أنسجة ضامة أخرى ، فهو يقع في حدود العلاج أو العلاج التداخلي. تمدد الأوعية الدموية الموجودة في البطن عادة من 5.5 سم. يجب أن يعالج تمدد الأوعية الدموية النامية على الشريان الأورطي النازل من الخلف إلى الخلف عندما يصل قطر الوعاء إلى ستة سنتيمترات.
يتم استخدام طريقتين لعلاج تمدد الأوعية الدموية التي تكون في حدود التدخل.
1-طريقة الأوعية الدموية:
بدون جراحة مفتوحة ، يتم تطبيقه عن طريق وضع وإغلاق القسطرة الموضوعة في الوريد والطعوم التي نسميها الدعامات عليها.
عمليات الأوعية الدموية ، التي يتم فيها إدخال الدعامات عن طريق الفخذ أو الوريد ، يتم استخدامها بشكل متكرر خاصة في السنوات العشر الماضية. لأن إجراءات الأوعية الدموية توفر مزايا كبيرة خاصة في بعض المناطق مقارنة بالجراحة المفتوحة.
2 – العمليات الجراحية المفتوحة:
بالمقارنة مع الإجراءات داخل الأوعية الدموية ، فهي عمليات كبيرة. على الرغم من أن العمليات الجراحية المفتوحة تُجرى الآن باستخدام شقوق أصغر ، إلا أن الجراحة المفتوحة تُعتبر عمليات كبيرة مقارنة بالإجراءات الوعائية. والهدف هو القضاء على تمدد الأوعية الدموية المريضة واستبدال تمدد الأوعية الدموية الاصطناعي. نظرًا لعدم وجود وعاء كبير آخر في الجسم ، مثل الشريان الأورطي ، يتم إجبار الوعاء الاصطناعي. تم تعطيل تمدد الأوعية الدموية باستخدام البوليستر ، PTF ، على غرار dakon الطعوم.
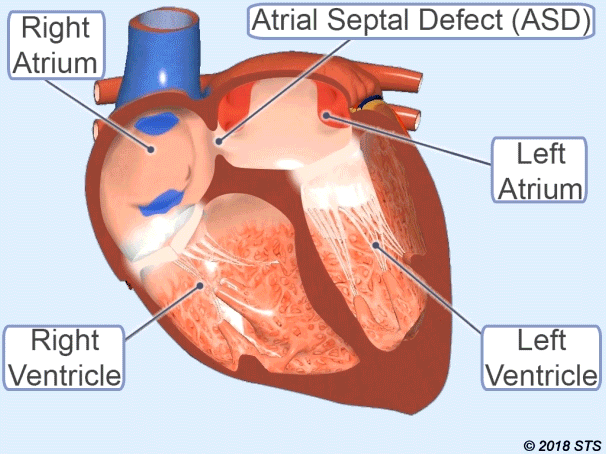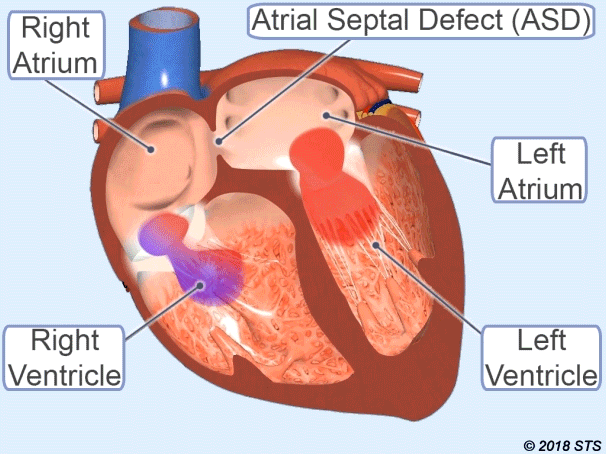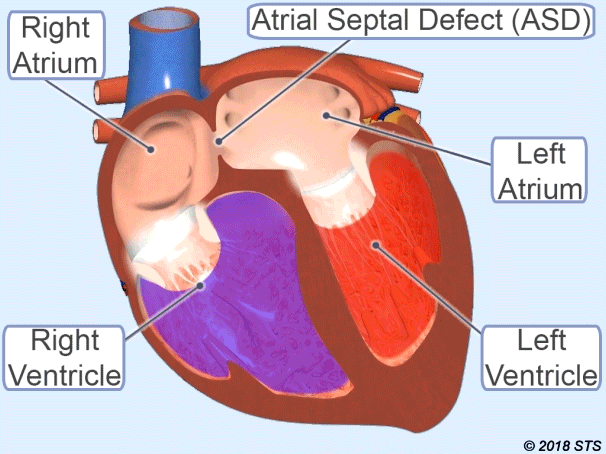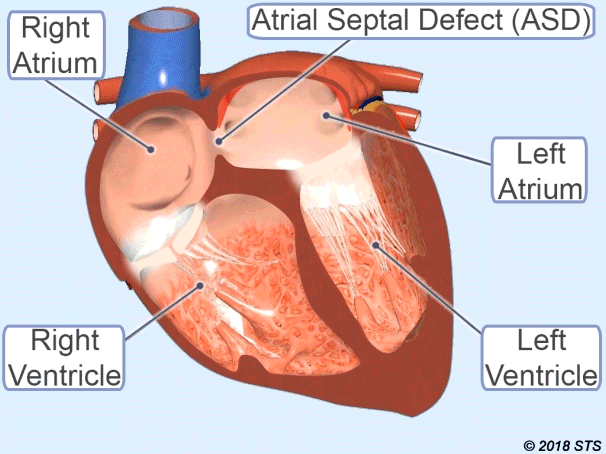
عيب الحاجز الأذيني (ASD)
إنه الاسم الذي يطلق على فتح الجدار بين الأذينين للقلب.
لذلك ، يمر بعض الدم النظيف إلى القلب الصحيح. اعتمادا على زيادة تدفق الدم إلى الرئة ، يمكن أن يسبب أضرارا في الرئتين والقلب ، مما تسبب في النمو على مر السنين.
عيب الحاجز الأذيني (ASD)
كيف يتم تشخيص عيب الحاجز الأذيني؟
عادة لا تظهر أي أعراض لسنوات عديدة. كان هناك حتى حالات لم يتم إجراء التشخيص فيها حتى سن 30-60 في الأشخاص الذين لم يذهبوا إلى الطبيب.
هذا المرض ، ولكن لسبب آخر عند الذهاب إلى الطبيب ، يشتبه في أن نفخة القلب وسمعت بعض الأصوات الإضافية أو الأشعة السينية من حجم القلب.
كيف يتم علاج عيب الحاجز الأذيني؟
في علاج عيب الحاجز الأذيني (ASD) ، يحدد حجم الثقب وقت العلاج. عادة ما يتم إغلاق الفتحات التي لا تغلق تلقائيًا والتي قد تؤدي إلى زيادة الضغط في الشريان الرئوي في سن 3-6 سنوات ، أي قبل أن يبدأ الطفل المدرسة.
عادة لا توجد مشكلة أثناء وبعد الجراحة. هناك ندبة في منتصف الصدر. هناك أيضًا خيارات جراحية مختلفة لجعل هذا الأمر شائعًا بدون إذن. يستخدم إغلاق القسطرة أيضًا في بعض المرضى.
ما هي الأشياء التي يجب القيام بها في المرضى الذين يعانون من عيب الحاجز الأذيني؟
الأطفال الذين يعانون من عيب الحاجز الأذيني (ASD) لا يحتاجون عمومًا إلى علاج وقائي ضد التهاب الشغاف (التهاب الطبقة الداخلية للقلب) قبل بعض التدخلات ، مثل الجراحة والختان واستخراج الأسنان وملءها ، في التوصية الأخيرة للجمعية الأمريكية لأمراض القلب كتيب ، إذا لم يكن هناك مرض القلب الإضافي.
ومع ذلك ، يوصى بتلقي العلاج الوقائي لمدة 6 أشهر الأولى بعد الجراحة أو العلاج بالقسطرة. يجب أن يكون المرضى تحت إشراف الطبيب على فترات من حوالي عام واحد لمنع حدوث مضاعفات غير متوقعة. هذا ينطبق أيضًا على المرضى الذين خضعوا لعملية جراحية ، في أكثر الأحيان.
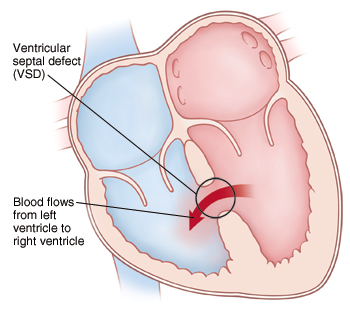
عيب الحاجز البطيني (VSD)
ما هو عيب الحاجز البطيني (VSD)؟
يتكون القلب من الناحية التشريحية من أربع غرف ، اثنتين من الأذينين والبطينين. عيب الحاجز البطيني في الفتحة بسبب عيب خلقي في الجدار يمنع مرور الدم بين القلوب.
لذلك ، يمر بعض الدم النظيف في الأذين الأيسر إلى القلب الأيمن. ارتفاع ضغط الدم في الأذين الأيسر ، ويمر الضغط العالي عبر الأذين الأيمن. قد يسبب تلفًا لأوعية الرئة وعضلة القلب بسبب زيادة الدم إلى الرئة على مر السنين.
علامات وأعراض عيب الحاجز البطيني
VSD ، التي عادةً ما لا تذمر في الأيام الأولى من الحياة ، تبدأ في التذمر أثناء الراحة مع سماعة الطبيب عندما يكون عمر الطفل 1-2 أشهر.
إذا كان VSD صغيرًا والموقع ليس في منطقة خطرة في المقصورة البطينية ، فإنه يتغاضى فقط ولكنه لا يسبب الأعراض ؛ الطفل لا يسبب أي إزعاج وغالبًا ما يغلق تلقائيًا.
تظهر أعراض VSD الكبيرة والمتوسطة الحجم مثل فقدان الشهية وتأخر النمو وضيق التنفس بمرور الوقت والتنفس المتكرر وصعوبة التغذية والتعرق الزائد أثناء التغذية.
تعتبر هذه الأعراض مؤشرا على أن VSD لا يغلق من تلقاء نفسه وسوف يتطلب العلاج الجراحي. في هذه الحالات ، يتم إجراء العملية عادة في الأشهر الثلاثة الأولى لمنع VSD من التسبب في مضاعفات أخرى.
كيف يتم علاج عيب الحاجز الحاجز (VSD)
العيوب الصغيرة عادة لا تتطلب العلاج. ومع ذلك ، فإنها تحتاج إلى علاج وقائي ضد التهاب الشغاف (التهاب الطبقة الداخلية للقلب) قبل بعض المحاولات مثل الختان واستخراج الأسنان وملء الأسنان والجراحة.
في VSDs المعتدلة والكبيرة ، يمكن تخفيف آثار زيادة تدفق الدم الرئوي وفشل القلب ، ويتم فحص الأدوية الداعمة لتنظيم عمل القلب لمعرفة ما إذا كانت المباح يصبح أصغر مع نمو الطفل. في المرضى دون تحسن ، يجب سد هذه الفجوة جراحيا.
بالنسبة إلى VSDs التي لا تغلق أو تقلص تلقائيًا ، عادة ما يكون الوقت المناسب للعلاج الجراحي حوالي 1-2 سنوات.
يتم غلق الفتحة بالرقعة ويمنع الدم. في السنوات الأخيرة ، تم وضع إغلاق VSDs متوسطة الحجم مع مواقع وأقطار مناسبة على جدول الأعمال دون قسطرة كما في ASDs. وإن لم تكن شائعة مثل ASD ، هناك خيار لتغطية بعض هذه العيوب مع هذه الطريقة.
ما الذي يجب القيام به مستقبلاً لدى مريض يعاني من عيب الحاجز البطيني (VSD)
تتنوع إمكانية الإغلاق التلقائي للفتحة تبعًا لموقع الخلل وحجمه وطبيعته ، ولكنها تصل إلى 70-80٪. ومع ذلك ، قد تتسبب بعض الفتحات في حدوث مشكلات أخرى عند الإغلاق (مثل الإضرار التشريعي والوظيفي للصمامات). لذلك ، يجب أن يكون المريض تحت السيطرة العادية.
بالنسبة للمرضى الذين يعانون من صغر الحجم أو تقلصت مع مرور الوقت ولكن لا يغلقون تمامًا ولا يحتاجون إلى علاج جراحي ، فإنهم يحتاجون إلى علاج وقائي ضد التهاب الشغاف (التهاب الطبقة الداخلية من القلب) قبل بعض الإجراءات مثل الجراحة والختان واستخراج الأسنان وملء الأسنان .
أمراض القلب ارتفاع ضغط الدم
يستخدم مصطلح مرض ارتفاع ضغط الدم في القلب لمشاكل القلب الناجمة عن ارتفاع ضغط الدم.
هذا ليس مرضًا واحدًا ، ولكنه سلسلة من أمراض القلب المختلفة التي تنتج عن نفس الشيء ، أي عمل القلب تحت ضغط متزايد. يشتمل مرض القلب الناتج عن ارتفاع ضغط الدم على حالات أخرى: فشل القلب ، سماكة عضلة القلب ، ومرض الشريان التاجي. على سبيل المثال ، يحدث مرض الشريان التاجي عندما يؤدي ارتفاع ضغط الدم إلى تضييق الأوعية الدموية في الدم والأكسجين لقلبك.
يمكن أن يكون مرض القلب الناتج عن ارتفاع ضغط الدم خطيرًا وهو أهم سبب للوفاة من ارتفاع ضغط الدم.
أنواع
بشكل عام ، ترتبط مشاكل القلب المرتبطة بارتفاع ضغط الدم بشرايين وعضلات القلب.
انقباض الشرايين
الشرايين التاجية تحمل الدم لعضلة قلبك. إذا تسبب ارتفاع ضغط الدم في تضييق الأوعية الدموية ، فإن تدفق الدم إلى القلب يتباطأ أو يتوقف. تُعرف هذه الحالة باسم مرض الشريان التاجي ، المعروف أيضًا باسم مرض الشريان التاجي. مرض القلب التاجي يجعل من الصعب على قلبك العمل وتزويد الدم بأعضاء أخرى.
سماكة ونمو القلب
ارتفاع ضغط الدم يجعل من الصعب على قلبك ضخ الدم. مثل العضلات الأخرى في جسمك ، يؤدي القيام بعمل شاق طويل الأمد إلى زيادة سماكة عضلات القلب وتنمو. هذا يغير الطريقة التي يعمل بها قلبك. تحدث هذه التغييرات عادة في غرفة الضخ الرئيسية للقلب ، والمعروفة باسم البطين الأيسر. وتسمى هذه الحالة تضخم البطين الأيسر.
مضاعفات
يمكن أن يؤدي كل من مرض القلب التاجي وتضخم البطين الأيسر إلى:
قصور القلب إذا لم يستطع قلبك ضخ ما يكفي من الدم لبقية جسمك
عدم انتظام ضربات القلب إذا خفق قلبك بشكل غير طبيعي
مرض نقص تروية القلب عندما لا يحصل قلبك على كمية كافية من الأوكسجين
نوبة قلبية عندما يتوقف تدفق الدم إلى القلب
السكتة القلبية المفاجئة إذا توقف قلبك عن العمل فجأة ، وتوقف عن التنفس وفقدت وعيك
السكتة الدماغية والموت المفاجئ قد تحدث أيضا.
المخاطر
على الرغم من أن الخطر الرئيسي للإصابة بأمراض ارتفاع ضغط الدم هو ارتفاع ضغط الدم ، إلا أن الخطر يزداد إذا كنت تعاني من زيادة الوزن أو نقص ممارسة الرياضة. التدخين وتناول وجبات دهنية للغاية واتباع نظام غذائي غني بالكوليسترول يمكن أن يزيد من خطر الإصابة.
إذا كان لديك عائلة ، فأنت أكثر عرضة لأمراض القلب. أيضا ، الرجال أكثر عرضة للإصابة بأمراض القلب من النساء ، على الأقل حتى سن انقطاع الطمث ؛ الرجال والنساء بعد انقطاع الطمث في خطر متساوٍ. سواء كنت رجلاً أو امرأة ، يزيد خطر الإصابة بأمراض القلب مع تقدم العمر.
الأعراض
تختلف الأعراض تبعا لشدة الحالة ومسار المرض. قد لا يكون لديك أي أعراض ، أو قد يكون لديك أعراض واضحة. عندما يكون تدفق الدم عبر القلب ضعيفًا ، فإن أكثر الأعراض شيوعًا هو ألم الصدر (الذبحة الصدرية).
وتشمل الأعراض الأخرى ضيق الصدر أو الضغط ، وصعوبة التنفس ، والتعب. من الشائع أيضًا الشعور بألم في الرقبة أو الظهر أو الذراعين أو الكتفين. قد تعاني من السعال و / أو فقدان الشهية. يمكن أن يكون تورم القدم أو الكاحل علامة على فشل القلب.
إذا بدأ قلبك فجأة في الزيادة بسرعة أو بشكل غير منتظم ، فقد تحتاج إلى رعاية الطوارئ. إذا شعرت باغماء أو ألم شديد في الصدر ، فانتقل إلى غرفة الطوارئ فورًا.
الاختبارات والتشخيص
سيقوم الطبيب بمراجعة تاريخك الطبي وإجراء فحص بدني وإجراء بعض الفحوصات المخبرية لفحص الكلى والصوديوم والبوتاسيوم وتعداد الدم. يمكن استخدام واحد أو أكثر من الاختبارات التالية للمساعدة في تحديد سبب الأعراض:
يرصد تخطيط القلب ويسجل النشاط الكهربائي لقلبك. سيربط الطبيب بقعًا على صدرك وساقيك وذراعيك. ستظهر النتائج على الشاشة وسيقوم طبيبك بتفسيرها.
تخطيط صدى القلب يأخذ صورة مفصلة لقلبك باستخدام الموجات فوق الصوتية.
تصوير الأوعية التاجية يفحص تدفق الدم عبر القلب. يتم إدخال أنبوب رفيع يسمى القسطرة من خلال ذراعك أو في الفخذ من خلال شريان يصل إلى القلب.
اختبار التمرين يبحث في كيفية تأثير التمرين على قلبك. قد يُطلب منك ركوب دراجة التمرين أو المشي على جهاز المشي.
فحص الإجهاد النووي يفحص تدفق الدم إلى القلب. عادة ما يتم إجراء هذا الاختبار أثناء الراحة والتمرين.
علاج او معاملة
يعتمد علاج مرض ارتفاع ضغط الدم في القلب على شدة مرضك وعمرك وتاريخك الطبي.
دواء
الأدوية تساعد قلبك بعدة طرق. هدفهم الرئيسي هو منع تجلط الدم ، وزيادة تدفق الدم وخفض الكوليسترول في الدم. تشمل أدوية أمراض القلب الشائعة الاستخدام:
مدرات البول للمساعدة في خفض ضغط الدم
النترات لعلاج آلام في الصدر
الستاتين لعلاج ارتفاع الكوليسترول في الدم
حاصرات بيتا لخفض ضغط الدم وتقليل كمية الأكسجين التي يستخدمها القلب
الأسبرين لمنع تجلط الدم
من المهم استخدام جميع الأدوية بالضبط كما هو موصوف.
الجراحة والأجهزة
في الحالات الأكثر شدة ، قد تحتاج إلى عملية جراحية لزيادة تدفق الدم إلى قلبك.
إذا كانت هناك حاجة إلى مساعدة لتنظيم سرعة أو إيقاع قلبك ، فقد يزرع طبيبك جراحياً جهازًا يعمل بالبطارية يسمى جهاز تنظيم ضربات القلب في صدرك أو بطنك. يقوم جهاز تنظيم ضربات القلب بإحداث تحفيز كهربائي يؤدي إلى تقلص عضلة القلب. غرس جهاز تنظيم ضربات القلب مهم ومفيد إذا كان النشاط الكهربائي للعضلة القلبية بطيئًا أو غائبًا بشكل غير صحيح.
أجهزة إزالة الرجفان (Cardioverter-defibrillators) (ICDs) عبارة عن أجهزة قابلة للزرع تستخدم لعلاج عدم انتظام ضربات القلب الشديدة التي تهدد الحياة.
إذا كانت حالتك خطيرة بشكل خاص ، فقد تحتاج إلى زرع قلب أو أجهزة مساعدة أخرى للقلب.
الذبحة الصدرية
ما هي الذبحة الصدرية؟
الذبحة الصدرية ، وهو مرض يسبب عدم كفاية تغذية القلب نتيجة للتضيق الناجم عن تراكم الدهون في الأوعية التي تزود القلب ، ويتميز بألم في الصدر وضغط في الصدر. الذبحة الصدرية ، ألم في الصدر ناتج عن عدم كفاية الأكسجين المنقول إلى عضلة القلب ، وعادة ما يحدث أثناء ممارسة الرياضة أو في أوقات الشدة. كما يحدث عندما يكون القلب مشغولاً ويحتاج إلى المزيد من الأكسجين. يحدث الألم على المدى القصير ، يستغرق حوالي 5-10 دقائق. يتوقف الألم عند الراحة ، لكن وجود الألم أثناء الراحة يشير إلى حالة خطيرة. لا يتغير شكل أو شدة الألم عن طريق التنفس.
الذبحة الصدرية
ما هي أنواع الذبحة الصدرية؟
هناك خمسة أنواع:
ممارسة الذبحة الصدرية
ويسمى أيضًا مرض الواجهة لأنه يتسبب في توقف المريض كثيرًا أثناء مشيته.
الذبحة الصدرية الباردة
لأن الهواء البارد يسبب انكماشًا في الأوعية الدموية ، يحدث أيضًا نتيجة لتدخل الشريان التاجي.
الذبحة الصدرية من تويتر
تزيد العاطفة المفرطة من الطلب على الأكسجين في القلب وتحدث عندما يفشل الشريان التاجي في التكيف مع هذا المطلب.
يستريح الذبحة الصدرية
تحدث النوبات المتكررة والمستمرة عندما لا يكون هناك سبب واضح.
السرير الذبحة الصدرية
نوبات تحدث في فترة ما بعد الظهر وفي الليل. على الرغم من أنها أخف من ممارسة الذبحة الصدرية ، إلا أنها تستمر لفترة أطول وتحدث بسبب الانكماش المفاجئ للشرايين التاجية نتيجة للزيادة المفاجئة في ضغط الدم.
ما الذي يسبب الذبحة الصدرية؟
يرجع عدم كفاية تدفق الدم إلى القلب عادةً إلى مرض الشريان التاجي حيث تضيق الشرايين التاجية بسبب تصلب الشرايين (أي رواسب الدهون في جدران الشرايين) وتشمل الأسباب الأخرى ما يلي:
تشنج الشريان التاجي حيث تنكمش الأوعية الدموية فجأة لفترة قصيرة
تضيق الأبهري مع الصمام الأبهري للقلب ضاقت
عدم انتظام ضربات القلب (أي ضربات القلب غير الطبيعية)
الأسباب النادرة لآلام الذبحة الصدرية تشمل:
فقر الدم الحاد الذي يقلل من كفاءة حمل الأكسجين في الدم
كثرة الحمر التي تكثف الدم وتتسبب في تدفق الدم ببطء أكبر من خلال عضلة القلب
ما هي أعراض الذبحة الصدرية؟
الأعراض الأولى هي عادة المشي ، والعمل ، وهلم جرا. يحدث فجأة في المواقف العادية. الأعراض الأكثر شيوعا هي الألم على جانبي الصدر والكتفين والذراعين والظهر والفك السفلي. الضيق الداخلي العميق يصاحب هذا الألم. وينظر أيضا التعرق. قد لا تتكرر النوبة لبضعة أشهر ، لكنها ستتكرر في حالة حدوث حالات مؤلمة.
كيف يتم تشخيص الذبحة الصدرية؟
تخطيط القلب الذي قد يبدو طبيعيا بين الهجمات
اختبار الإجهاد القلبي (تخطيط القلب أثناء ممارسة المريض)
تحاليل الدم
تصوير الأوعية التاجية (فحص بالأشعة السينية للأوعية الدموية)
كيف يتم علاج الذبحة الصدرية؟
مصنوعة ترتيبات نمط الحياة وعلاجها. يعد التحكم في ارتفاع ضغط الدم وتقليل مستويات الكوليسترول المرتفعة في الدم من بين الإجراءات الوقائية. من المهم أيضًا أن يتوقف الشخص عن التدخين وفقدان الوزن إذا لزم الأمر.
يمكن منع نوبات الذبحة الصدرية من تناول أدوية النترات التي تزيد من تدفق الدم في عضلة القلب. أيضا ، يمكن استخدام الأدوية التالية:
عوامل حصر بيتا
المنشطات قناة البوتاسيوم
حاصرات قنوات الكالسيوم
أدوية لخفض الدهون
الأدوية المضادة للصفيحات
العلاج بالعقاقير يمكن أن يتحكم في أعراض المرض ولكن لا يستطيع ذلك
النوبة القلبية (احتشاء عضلة القلب)
القلب ، الذي يقع في القفص الصدري ، قليلاً إلى يسار خط الوسط من الصدر ، له بنية عضلية. ما يقرب من 100 ألف مرة في اليوم من خلال التعاقد مع ما يقرب من 8000 لتر من الدم العضو المنتدب مضخة وزن 340 غرام في الرجال ، 300-320 غرام في النساء. قد تتطور أمراض الصمام القلبي ، وأمراض عضلة القلب ، وأمراض القلب التاجية ، والأمراض الالتهابية في القلب والنوبات القلبية بسبب أي اضطرابات في بنية القلب.
النوبة القلبية (احتشاء عضلة القلب)
ما هي النوبات القلبية؟
أي انسداد مفاجئ في الشرايين التي تغذي القلب يمكن أن يتسبب في عدم حصول عضلة القلب على كمية كافية من الأكسجين ، مما يتسبب في تلف أنسجة القلب. في الجدران الشريانية المسؤولة عن تدفق الدم إلى القلب ، تتراكم مواد مثل الدهون والكوليسترول وتشكل هياكل تسمى لويحات. تتكاثر اللويحات بمرور الوقت ، مما يضيق الوريد والشقوق عليها.
ما هي أعراض النوبة القلبية؟
أكثر أعراض النوبة القلبية شيوعًا هو ألم الصدر ، والذي يشار إليه بألم القلب. الألم الذي يشعر به خلف جدار الصدر هو ألم حاد في الوزن والضغط ، مما يعطي الشعور بالجلوس على الصدر. الألم الذي لا يشعر بالغرق لا يظهر زيادة أو نقصان مع الحركة أو التنفس. يمكن أن ينتشر إلى الذراع الأيسر والعنق والكتفين والبطن والذقن والظهر. عادة ما يستغرق حوالي 10-15 دقيقة. الراحة أو استخدام الأدوية التي تمدد الأوعية التاجية ستساعد في تخفيف الألم. تشمل الأعراض الأخرى للأزمة القلبية الضيق والدوار والغثيان وضيق التنفس والإجهاد وعدم انتظام ضربات القلب. ألم في القلب ، وأحيانًا بسبب التغيرات في المناطق الضيقة ، يمكن الشعور به أثناء الراحة والألم قد لا يستجيبان للعقار. هذه الآلام القلبية التي تدوم لفترة أطول هي أكثر خطورة مما يمكن أن يسبب بسهولة نوبة قلبية.
أسباب النوبة القلبية
التدخين هو أهم سبب لزيادة خطر الاصابة بنوبة قلبية. معدل النوبات القلبية هو ما يقرب من 3 أضعاف في الرجال والنساء الذين يدخنون.
كلما ارتفع معدل البروتين الدهني المنخفض الكثافة (LDL) ، والذي يُعرّف بأنه الكولسترول السيئ في الدم ، كلما زاد خطر الإصابة بنوبة قلبية
مرض السكري هو مرض مهم يزيد من خطر الاصابة بنوبة قلبية.
زيادة ضغط الدم ، أي زيادة ضغط الدم ، يزيد من خطر الاصابة بالنوبات القلبية بنسبة 50 ٪.
مع تقدم العمر ، لوحظ زيادة في تدهور الأضرار والأوعية. هذا يزيد أيضا من خطر الاصابة بنوبة قلبية.
هرمون الاستروجين عند النساء هو وقائي ضد خطر الاصابة بنوبة قلبية. لذلك ، فإن الرجال والنساء بعد انقطاع الطمث يكونون أكثر عرضة للإصابة بنوبة قلبية.
السمنة تزيد من ضعف الأوعية الدموية والشيخوخة المبكرة وتصلب الشرايين ، مما يزيد من خطر الإصابة بنوبة قلبية
الإصابة بسكتة قلبية لدى أقارب الشخص من الدرجة الأولى مثل الأم والأب والأخوة تزيد من خطر الإصابة بنوبة قلبية.
ارتفاع المواد المنتجة في الكبد مثل البروتين سي التفاعلي ، الحمض الاميني ، الفيبرينوجين والبروتين الدهني A قد يزيد من خطر الاصابة بنوبة قلبية.
طرق علاج النوبات القلبية
النوبة القلبية هي حالة طارئة وعندما تحدث الأعراض ، فإن وجود مستشفى متكامل أمر ضروري. تحدث غالبية الوفيات المرتبطة بالنوبات القلبية خلال الساعات القليلة الأولى بعد بداية الأزمة. لذلك ، من الضروري أن يتم تشخيص المريض بسرعة وأن يتم التدخل بشكل صحيح. إذا أصبت بنوبة قلبية ، فاتصل بأحد الأقارب والمستشفى على الفور للإبلاغ عن حالتك.
إذا لزم الأمر ، قد يقوم الطبيب بإجراء تصوير الأوعية للسيطرة على أوعية المريض. وفقًا لنتيجة الورم الوعائي ، يحدد الطبيب ما إذا كان سيكون هناك دواء أو إجراء جراحي.
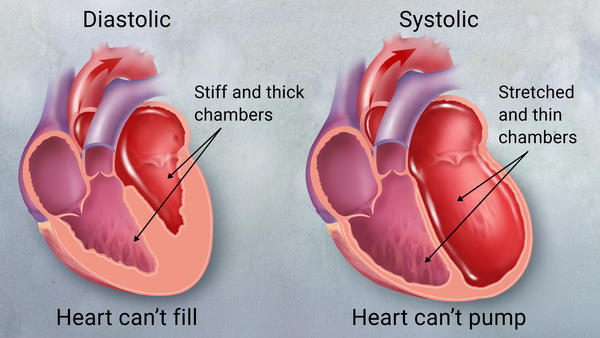
فشل القلب الاحتقاني
ما هو قصور القلب الاحتقاني؟
قصور القلب الاحتقاني (CHF) ، الذي يشار إليه أحيانًا باسم قصور القلب ، هو حالة تضعف فيها عضلة القلب وغالبًا ما تكون غير قادرة على ضخها بشكل صحيح. قد تختلف غرف الضخ الرئيسية (البطينين) في القلب من حيث الحجم والسمك ، ولا يمكن أن تنكمش (تضغط) أو لا تسترخي (تملأ) كما هو مقصود. هذا يؤدي إلى احتباس السوائل ، خاصة في الرئتين والساقين والبطن.
العوامل الرئيسية التي تسهم في أمراض القلب التاجية هي:
بدانة
الأكل غير الصحي
ارتفاع ضغط الدم
داء السكري
لكي تقوم بتدخين
الخمول البدني.
قصور القلب هو أكثر شيوعا في كبار السن. معدل البقاء على قيد الحياة للأشخاص الذين يعانون من هذا الاضطراب يعتمد على شدة حالتهم. تشمل العلاجات الأدوية وتغيير نمط الحياة والجراحة (أحيانًا).
فشل القلب الاحتقاني
أعراض قصور القلب الاحتقاني
نظرًا لفشل القلب في ضخ ما يكفي من الدم في الجسم ، يحدث تراكم السوائل في الرئتين وأجزاء مختلفة من الجسم. هذا يسبب أعراض مختلفة. تشمل الأعراض الشائعة:
ضيق في التنفس
إعياء
تورم (وذمة)
زيادة الوزن بسرعة
السعال والصفير
الإمساك
تورم في البطن
أسباب قصور القلب الاحتقاني
يمكن أن يحدث قصور القلب الاحتقاني لأسباب عديدة تؤدي إلى تلف عضلة القلب بشكل مباشر أو غير مباشر. يمكن أن يحدث قصور القلب بسبب عدة حالات ، منها:
نوبة قلبية بسبب أمراض القلب التاجية: تاريخ يمكن أن يؤدي إلى تندب في عضلات القلب وهو السبب الأكثر شيوعًا لفشل القلب.
ارتفاع ضغط الدم (ارتفاع ضغط الدم): ارتفاع ضغط الشرايين ، يعني أن القلب يجب أن يواصل ضخه بقوة أكبر.
مرض صمام القلب: قد تسمح صمامات القلب التالفة بإعادة تدفق الدم أو منع التدفق إلى الأمام.
أمراض القلب الخلقية: قد يكون هناك تشوهات قلبية مثل الصمامات التالفة الناتجة عن الولادة أو التواصل غير الطبيعي بين غرف القلب.
اعتلال عضلة القلب: في أمراض القلب والأوعية الدموية تسمى اعتلال عضلة القلب ، هناك تغييرات هيكلية مثل سماكة ، تصلب أو توسيع عضلة القلب.
التهاب عضلة القلب (التهاب عضلة القلب): يمكن أن تسبب الفيروسات أو العدوى الأخرى تلف عضلة القلب.
عدم انتظام ضربات القلب: عدم انتظام ضربات القلب والسرعة يمكن أن يؤدي إلى عدم كفاية تقلص وفشل القلب على مدى فترة طويلة
مرض الغدة الدرقية: هرمون الغدة الدرقية ينتج الكثير من هرمون الغدة الدرقية. هذا يحسن أداء القلب ويمكن أن يؤدي إلى فشل القلب.
العوامل التي يمكن أن تزيد من أعراض فشل القلب
فقر دم
الكثير من الملح أو السائل أو الكحول في النظام الغذائي
حمل
بعض الالتهابات
أمراض الكلى
أمراض الرئة
علاج قصور القلب الاحتقاني
أدوية
مدرات البول (لإزالة السوائل الزائدة)
مثبطات الإنزيم المحول للأنجيوتنسين – الأوعية الدموية المفتوحة ، خفض ضغط الدم وتقليل احتباس الصوديوم والماء.
حاصرات بيتا محددة – لإبطاء معدل ضربات القلب وتقليل أدائه (يمكن لمثبطات ACE وحاصرات بيتا أن تحسن من البقاء وتقلل من احتمال دخول المستشفى)
إزالة المرض الأساسي – على سبيل المثال ، علاج ارتفاع ضغط الدم
تغييرات نمط الحياة – مثل النشاط البدني المعتدل المعتدل والوزن الزائد والإقلاع عن التدخين والامتثال لأنماط الأكل الصحي قليل الملح وتقييد تناول الكحول والراحة الكافية
ارتداء أجهزة القلب القابلة للزرع (جهاز تنظيم ضربات القلب)
الجراحة – لاستبدال صمامات القلب الضيقة أو المتسربة
جراحة الشريان التاجي (في بعض الحالات)
زرع القلب (المرحلة النهائية)
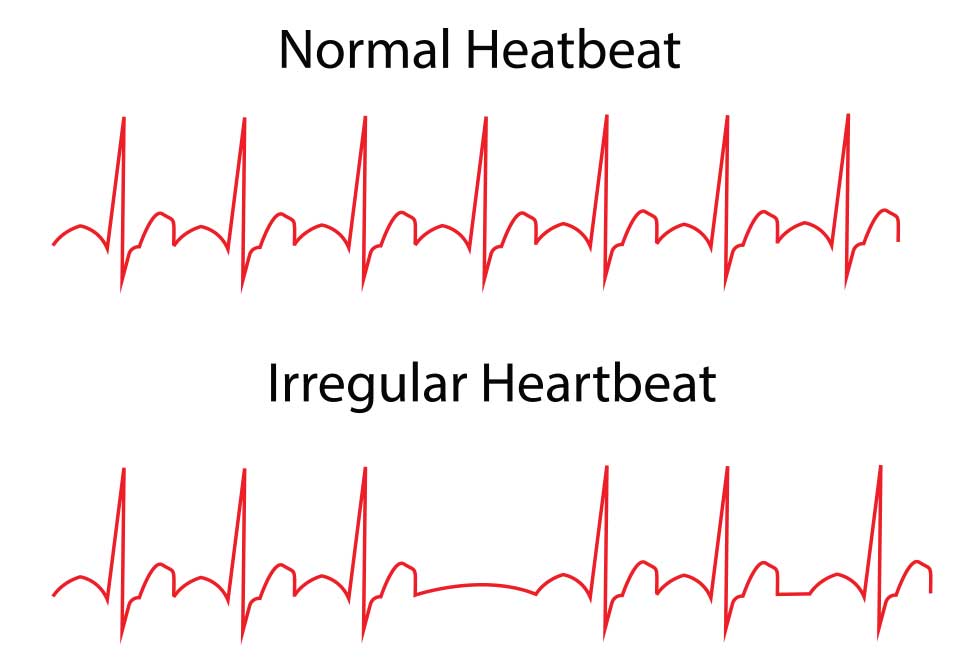
اضطراب الإيقاع في القلب
عدم انتظام ضربات القلب هو حالة ينبض فيها القلب بسرعة كبيرة ، ببطء شديد أو غير منتظم نتيجة للنبضات الكهربائية التي تنظم النبض الطبيعي للقلب. قد تحدث اضطرابات الإيقاع بسبب مشاكل في القلب أو يمكن أن تسببها عوامل خارجية.
اضطراب الإيقاع في القلب
ما الذي يسبب اضطراب ضربات القلب؟
قد تحدث اضطرابات الإيقاع بسبب العديد من العوامل. النوبة القلبية المفاجئة ، اضطراب أنسجة القلب الناجم عن نوبة قلبية سابقة ، مرض الشريان التاجي ، ارتفاع ضغط الدم ، السكري ، التدخين وتعاطي الكحول ، المخدرات ، الإجهاد ، الأدوية المستخدمة هي الأسباب الرئيسية لاضطراب الإيقاع.
ما هي أعراض اضطراب ضربات القلب؟
إذا كان عدم انتظام ضربات القلب مصحوبًا بالإغماء ، وفقدان البصر في الرؤية ، والدوخة ، والشعور بالاضطراب في القلب ، فهذا يشير إلى وضع خطير للغاية. لذلك ، من الضروري استشارة طبيب القلب دون إضاعة الوقت ، وخاصة في مثل هذه الشكاوى. في اضطرابات الإيقاع ، يكون الشعور بالخفقان بارزًا بين الأعراض. من بين التعبيرات العامة للمرضى يشعر القلب وكأنه سيخرج من الصدر.
من المعرض لخطر اضطراب ضربات القلب؟
كبار السن والنساء
عائلة مع اضطراب الإيقاع ،
تلك مع انسداد القلب والأوعية الدموية ،
مرض صمام القلب ،
أولئك الذين يعانون من مشاكل تضخم الغدة الدرقية ،
أولئك الذين يعانون من مشاكل فقر الدم ،
الإفراط في تناول الأدوية المنشطة أو استهلاك الشاي والقهوة ،
كميات كبيرة ومتكررة من الكحول في خطر.
يمكن ملاحظة اضطرابات الإيقاع عند الأشخاص من جميع الفئات العمرية. ومع ذلك ، من المرجح أن تحدث اضطرابات الإيقاع في القلب في السنوات اللاحقة وترتبط بأمراض القلب الأخرى. يظهر عدم انتظام ضربات القلب في 2٪ من عامة السكان في 10٪ من السكان البالغين من العمر 80 عامًا أو أكثر.
أنواع اضطرابات ضربات القلب التي تتطلب الاستجابة لحالات الطوارئ
الحالات التالية تتطلب عناية طبية فورية. يجب أن يعاملوا بأسرع ما يمكن. إذا تركت دون علاج ، فإنها قد تسبب ضررا للقلب أو الدماغ أو حتى الموت.
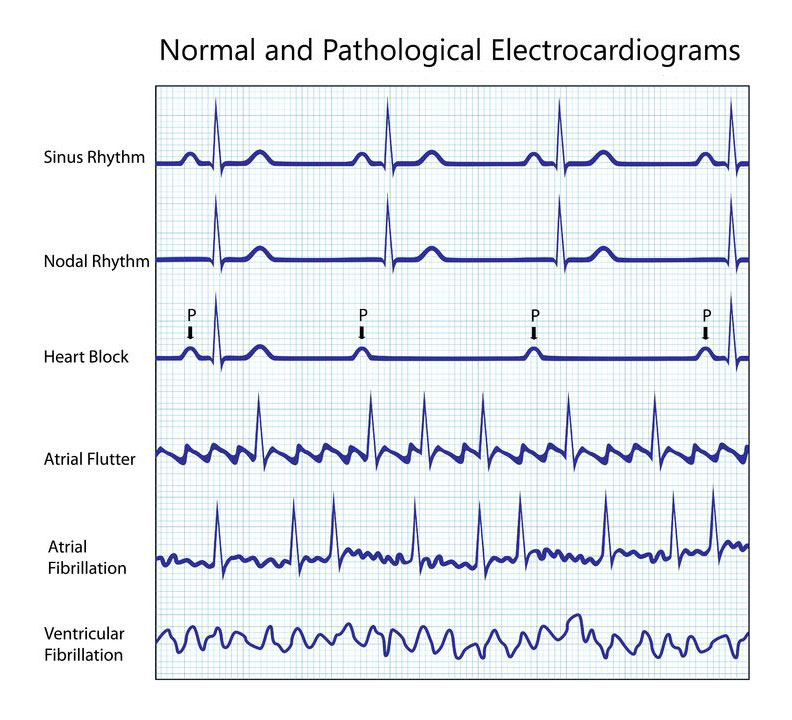
عدم انتظام ضربات القلب فوق البطيني
عدم انتظام ضربات القلب فوق البطيني هو عدم انتظام ضربات القلب الذي يحدث في البطينين ، أي الأذينين. الأنواع التالية من عدم انتظام ضربات القلب تسبب ضربات القلب بسرعة كبيرة وتتطلب التدخل الفوري.
الرجفان الأذيني: هذا النوع من عدم انتظام ضربات القلب هو النوع الأكثر شيوعا من عدم انتظام ضربات القلب فوق البطيني. يتم تعريفه من خلال تقلص سريع وغير منتظم من الأذينين. يمكن أن يسبب هذا النوع من عدم انتظام ضربات القلب أحداثًا متجانسة مثل الجلطة وفشل القلب. تتم معالجة العملية الجراحية بأنواع أخرى من التدخلات الطبية والأدوية.
الرفرفة الأذينية: هذا النوع من عدم انتظام ضربات القلب يشبه إلى حد بعيد الرجفان الأذيني. الفرق الرئيسي هو أن إيقاع القلب أكثر انتظامًا في الرفرفة الأذينية. هذا النوع من عدم انتظام ضربات القلب غير شائع.
متلازمة وولف-باركنسون وايت (WPW): هذا هو نوع من اضطراب النظم الذي يهدد الحياة ويسبب انقباضات مبكرة للبطينين. يحدث هذا نتيجة لانقباض سابق لأوانه في البطينين بتجاوز العقدة الأذينية البطينية بين الأذينين والبطينين عن طريق مسار غير طبيعي (المسار التبعي).
عدم انتظام ضربات القلب البطيني
عدم انتظام ضربات القلب البطيني هو عدم انتظام ضربات القلب الذي يبدأ في البطينين وعادة ما يتطلب عناية طبية فورية.
عدم انتظام دقات القلب البطيني: يتم تعريف هذا النوع من عدم انتظام ضربات القلب من خلال تسارع ضربات القلب السريعة وعادة ما يستمر لبضع ثوان. يتطلب عدم انتظام ضربات القلب البطيني أكثر من بضع ثوان عناية طبية فورية.
الرجفان البطيني: الرجفان البطيني حالة خطيرة للغاية ويمكن أن يؤدي إلى السكتة القلبية المفاجئة (السكتة القلبية) والموت. يحدث عندما تصبح الإشارات الكهربائية في القلب غير منتظمة. يؤدي الرجفان البطيني إلى تهتز البطينين بدلاً من الانقباض بحيث لا تستطيع البطينات ضخ الدم في الجسم. الفشل في ضخ الدم إلى الجسم يؤدي إلى السكتة القلبية المفاجئة.
عدم انتظام ضربات القلب
أهم أعراض التهاب المفاصل هو تباطؤ معدل ضربات القلب. يحتاج جسم الإنسان إلى الدورة الدموية المستمرة. تباطؤ القلب مشكلة خطيرة. نقص إمدادات الدم إلى الدماغ يسبب فقدان الوعي. من الطبيعي أن ينخفض معدل ضربات القلب لدى الرياضيين والرياضيين العاديين. لأن قلوبهم قوية ويمكن أن تضخ ما يكفي من الدم مع عدد أقل من يدق. ومع ذلك ، يمكن أن يؤدي تباطؤ قلب الشخص العادي إلى حالة خطيرة مثل النوبة القلبية والاختلالات الكيميائية وتباطؤ نشاط الغدة الدرقية.
طرق العلاج
لا ينتج عن عدم انتظام دقات القلب عادة نتائج خطيرة ، ولكن نادراً ما يسبب قصور القلب والسكتة الدماغية والموت المفاجئ. تستخدم الأدوية أو الطرق الكهربائية أو الجراحة لعلاج عدم انتظام دقات القلب.
أدوية
مع الأدوية ، يمكنك إبطاء القلب النابض بسرعة كبيرة أو استعادة الإيقاع بالكامل. وتسمى هذه الأدوية المضادة لاضطراب النظم. هناك العديد من العقاقير المنظمة للإيقاع.
حاصرات بيتا ، حاصرات قنوات الكالسيوم والديجوكسين هي العوامل الأكثر استخدامًا التي تقلل معدل ضربات القلب. يمكن إعطاء الأدوية المضادة لاضطراب النظم التي يمكن أن تعيد إيقاع القلب بشكل طبيعي إلى طبيعته. في حين أن هذه الأدوية فعالة ، فإنها يمكن أن تسبب في بعض الأحيان آثار جانبية خطيرة غير مقبولة.
العلاجات الكهربائية
يمكن علاج اضطرابات الإيقاع بطريقة تسمى “استئصال القسطرة” في المرضى الذين تكون الأدوية غير فعالة أو لها آثار جانبية.
يتم تنفيذ هذا الإجراء من قبل أطباء القلب المتخصصين في عدم انتظام ضربات القلب الذين يطلق عليهم أخصائيي الفيزياء الكهربية في المستشفى. يمكن حرق أو تجميد موضع عدم انتظام ضربات القلب عن طريق الكشف عن قطعة من الأنسجة تؤدي إلى الإنتاج الكهربائي للقلب باستخدام قسطرة
العلاج الجراحي
يمكن أيضًا علاج بعض اضطرابات الإيقاع الجراحي ، خاصةً للأشخاص الذين سيتم تشغيلهم لسبب آخر (مثل الالتفافية ، جراحة الصمام).
الطرق المستخدمة في جراحة عدم انتظام ضربات القلب
متاهة الإجراء
يتم هذا العلاج ، الذي يتم إجراؤه باستخدام الطريقة الجراحية المفتوحة ، عن طريق فتح الصدر وتجويف الأسنان أثناء دعم المريض لجهاز القلب والرئة. طريقة علاج فعالة للغاية.
ما هو منظم ضربات القلب و منظم ضربات القلب ICD
أجهزة تنظيم ضربات القلب هي أجهزة تتكون من مجموعة من رقائق الكمبيوتر القابلة للبرمجة والبطاريات التي توفر الطاقة. يتم وضعها في جيب يفتح تحت الجلد ، أسفل عظمة الترقوة مباشرة على جدار الصدر. من هنا إلى القلب أسفل الترقوة بمساعدة الإبرة التي تدخل وريد القلب في القلب عن طريق وضع بعض الكابلات الخاصة وتحتاج هذه الكابلات إلى دمجها مع نظام البطارية.
يمكن القيام بهذا الإجراء في غضون 1-2 ساعات ، ويعتبر عملية صغيرة باستخدام التخدير الموضعي. بعد العملية في بيئة غرفة العمليات ، قد تختلف مدة الإقامة في المستشفى بين 1-2 أيام.
من هو منظم ضربات القلب؟
أولاً ، يتم استخدامه لتخفيف شكاوى المرضى في حالات مثل عدم انتظام ضربات القلب (متلازمة الجيوب الأنفية المريضة ، كتلة AV) التي تسبب إيقاع القلب في التباطؤ. عادة ما يكون هناك أنواع من غرفة واحدة (كابل واحد) وأنواع غرفتين (كابلين).
في السنوات العشر الأخيرة ، اعتمادًا على قصور القلب والتأخير في نظام توصيل القلب ، يمكن أيضًا إدخال أجهزة ضبط نبضات القلب المكونة من ثلاث غرف لعلاج قصور القلب ، حتى لو لم يكن هناك تباطؤ في معدل ضربات القلب لدى المرضى الذين يعانون من عدم التوافق بين الجانبين الأيسر والأيمن من القلب.
تحاول أجهزة تنظيم ضربات القلب والأذيني القلبية مع البطين ، بين البطينين والجدار البطين الأيسر ، استعادة التحفيز الكهربائي المضطرب. يستفيد المرضى من البطاريات التي يتراوح متوسط العمر فيها من 5 إلى 6 سنوات ما بين 70 و 90 في المائة.
ما هو ICD (مزيل رجفان القلب)؟
أجهزة تشبه منظم ضربات القلب تشبه أجهزة ضبط نبضات القلب القابلة للبرمجة خارجيًا. بالإضافة إلى تحفيز القلب في المواقف التي يتباطأ فيها معدل ضربات القلب ، مثل أجهزة تنظيم ضربات القلب ، فإنهم يشخصون تلقائيًا عدم انتظام ضربات القلب في حالة عدم انتظام ضربات القلب الذي يهدد الحياة ويوفرون العلاج مثل علاج الصدمات. طريقة إعطاء المريض تشبه إلى حد كبير جهاز تنظيم ضربات القلب